2023.08.04.17
Files > Volume 8 > Vol 8 no 4 2023
Dolor neuropático localizado: A propósito de un caso de neuralgia posherpética
Localized neuropathic pain: A case report of postherpetic neuralgia
1 Facultad de Ciencias de la Salud, Universidad Técnica Particular de Loja / Loja / Ecuador; [email protected];
2 Facultad de Ciencias de la Salud, Universidad Técnica Particular de Loja / Loja / Ecuador; [email protected];
* Correspondence: : [email protected]
Available from. http://dx.doi.org/10.21931/RB/2023.08.04.17
RESUMEN
El Dolor Neuropático (DN) aparece después de que una lesión o afección impacte el sistema somatosensorial. Dependiendo de su ubicación puede ser periférico o localizado (DNL). Debido a un diagnóstico inadecuado existe un número importante de pacientes con DNL sin tratamiento. Es por ello que el presente caso de DNL por neuralgia posherpética muestra cómo el diagnóstico tool para DNL es de fácil implementación. Además, este reporte presenta esquemas terapéuticos adecuados para una resolución exitosa un tratamiento exitoso de DNL. Dentro de los agentes tópicos los parches de lidocaína han mostrado una tasa de éxito alta con una buena adherencia por parte de los pacientes.
Palabras Clave: Dolor neuropático localizado; neuralgia post herpética; diagnóstico de DNL, lidocaína
ABSTRACT
Neuropathic Pain (NP) appears after an injury or condition impacts the somatosensory system. Depending on location, it can be peripheral or localized (LNP). Due to an inadequate diagnosis, many patients with NPL are without treatment. The present case of LNP due to postherpetic neuralgia shows how the LNP diagnostic tool is easy to implement. In addition, this report presents adequate therapeutic protocols for a successful resolution of DNL. Lidocaine patches have shown a high success rate with good patient adherence among the topical agents.
Keywords: Localized neuropathic pain; postherpetic neuralgia; LNP diagnosis; lidocaine
INTRODUCTION
El dolor neuropático (DN) es aquel que se produce como consecuencia de una lesión o enfermedad que afecta el sistema somatosensorial 1.
Según su etiología se clasifica en central o periférico dependiendo de la localización de la afección del sistema nervioso 1. Se ha reportado que más del 60 % del dolor neuropático periférico es dolor neuropático localizado (DNL) 2 Este último está caracterizado por presentarse en áreas circunscritas de máximo dolor, asociado a una sensibilidad cutánea anormal y / o síntomas espontáneos típicos del DN. Afecta un área corporal pequeña y esta zona puede ser igual o menor al tamaño de una hoja A4 3. Por la delimitación del dolor, éste merece en primera instancia un manejo con analgésicos tópicos específicos 4.
La neuralgia posherpética (NPH), es la complicación más frecuente de la reactivación del virus varicela zóster (VVZ), ocurre con frecuencia en adultos mayores por la disminución de la respuesta inmunitaria relacionada con la vejez 5.
Se estima que la NPH ocurre entre el 5 y el 20% del total de pacientes con herpes zóster (HZ). Su prevalencia aumenta con la edad, ocurre en la sexta década de vida hasta en el 20% de pacientes que han padecido HZ y en más del 30% de estos pacientes mayores de 80 años de edad 6. Afecta el funcionamiento físico y el bienestar psicoemocional, provocando un impacto negativo en la calidad de vida del paciente y su entorno 5,7.
A pesar de existir múltiples guías clínicas a nivel mundial que orientan el diagnóstico y tratamiento adecuados, aún persisten un número importante de pacientes sin diagnóstico y tratamiento apropiados 4. Por tanto, el objetivo del presente reporte es resaltar la importancia del diagnóstico oportuno del DNL y recordar tratamientos efectivos con énfasis en el ámbito de atención primaria en salud.
CASO CLINICO
Paciente femenino de 84 años de edad, quien presentó infección por HZ, evaluada en atención primaria. Inició tratamiento con aciclovir 400 mg vía oral (VO) 2 veces al día por 5 días, carbamazepina 400 mg día VO para control del dolor, ardor y prurito severo. Este esquema de tratamiento se mantuvo por 15 días y se detectó reacción adversa de hiponatremia severa, ameritando hospitalización y retiro inmediato de la medicación. Posterior a su estabilización, la paciente egresó con tratamiento de paracetamol 500 mg VO en caso de dolor intenso. A pesar de esto, la paciente se mantuvo por más de tres meses con dolor insoportable, insomnio, labilidad emocional, ansiedad. Por lo que es referida a clínica del dolor en donde es evaluada y al examen físico llama la atención zona hiperpigmentada a nivel de la región dorso-lumbar izquierda (T12 - L1). Se valoró la zona de dolor con presencia de alodinia en todo el recorrido neuroanatómico de la lesión, refiriendo intensidad severa a nivel de la línea axilar posterior y en la región inguinal izquierda, acompañado de sensación de prurito, tumefacción, hiperalgesia de predominio en la región inguinal, en ausencia de hipoestesia e hipoalgesia (Figura 1). El dolor era tipo urente, punzante, incisivo e intenso que mejoraba al aplicar medios físicos (paños de agua fría). De acuerdo a la escala numérica (EN) el dolor era de 6 a 8/10, el cual era variable en el día y empeoraba durante la noche. La paciente reportaba crisis de dolor intolerable de EN 10/10.
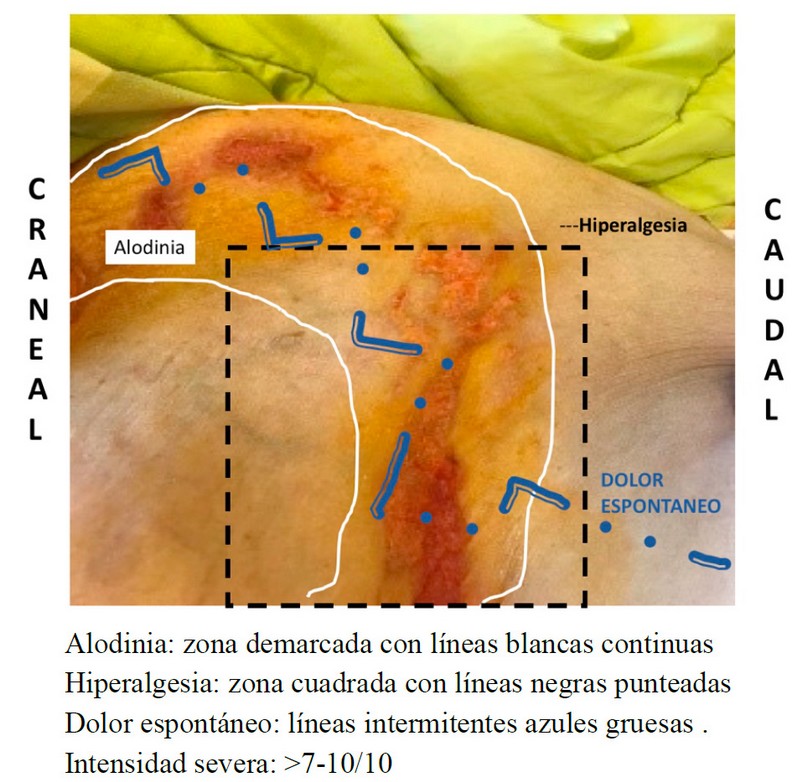
Figura 1. Área de dolor pretratamiento: intensidad severa acompañada de una amplia zona de alodinia e hiperalgesia
Dentro de los antecedentes personales la paciente indicaba ser diabética e hipertensa controlada con metformina 500 mg día y losartán 100 mg día, respectivamente. Además, refirió presentar episodios de arritmias supraventriculares que fueron corregidas con tratamiento respectivo.
Al examen físico los signos vitales, órganos y sistemas se encontraban en buenas condiciones. Los exámenes de laboratorio estaban dentro de límites normales para su edad. Finalmente, se le realiza el Diagnostic Tool propuesto por Mick y cols. 3 para DNL confirmando NPH (Tabla 1).
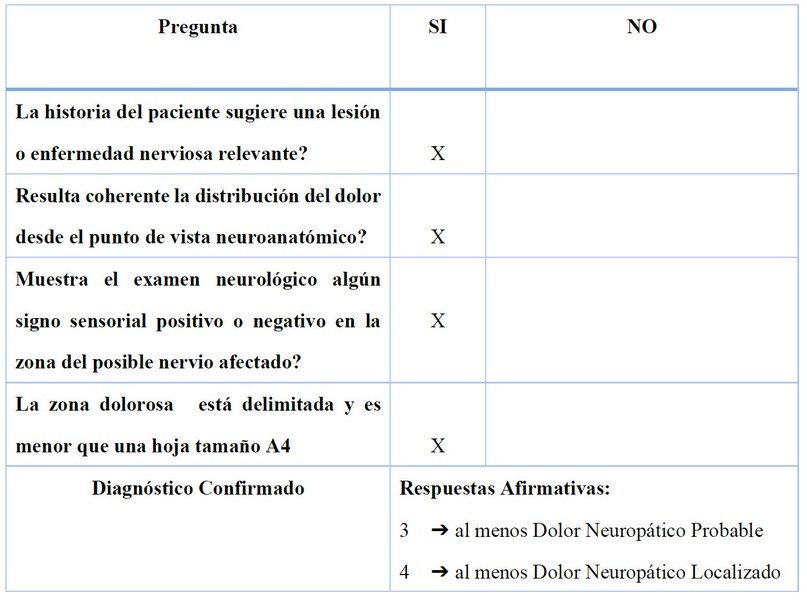
Tabla 1. Herramienta Diagnóstica del DNL con la información del paciente.
Fuente: Mick G, Baron R, Correa-Illanes G, Hans G, Mayoral V, Frías X, et al. Is an easy and reliable diagnosis of localized neuropathic pain (LNP) possible in general practice? Development of a screening tool based on IASP criteria. Curr Med Res Opin. 2014;30(7):1357-66. (3)
Posteriormente se le prescribe 1 parche de lidocaína al 5% de 19h00 a 7h00 diariamente a nivel de la región axilar y otro a nivel de región inguinal izquierda por 3 meses. Lo cual resulta en alivio del dolor, que pasa de EN 8/10 a 5/10 en el día y de EN 9-10/10 a 7/10 en la noche. En vista de la persistencia del dolor severo nocturno que causa insomnio y sensación de angustia, a los 7 días se decidió aumentar pregabalina a dosis de 25 mg hora sueño, mejorando el dolor a EN 4/10. Al mes del uso de la pregabalina la paciente reporta somnolencia diurna y control total del dolor. Por tanto, se retiró la pregabalina y se mantuvo el parche de lidocaína. Al disminuir el área de alodinia e hiperalgesia se disminuyó a un parche diario a nivel de la región inguinal, completando el tratamiento, con excelente adherencia al mismo y muy buena respuesta clínica, alodinia y prurito leve de presentación ocasional, sin hiperalgesia (Figura 2). Además, refería sueño reparador, y sensación de bienestar por incorporarse a sus actividades de vida diaria. Al momento la paciente no ha reportado nuevos episodios de dolor por NPH.
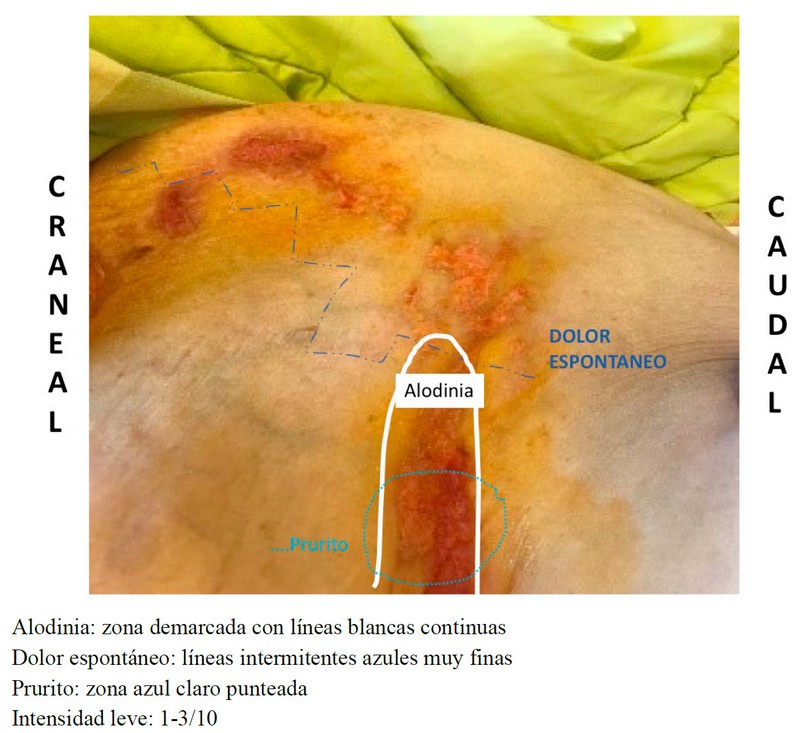
Figura 2. Área de dolor postratamiento: intensidad leve y disminución del área de alodinia
DISCUSION
El DNL es una forma de dolor crónico que impacta de forma negativa la calidad de vida del paciente porque causa una disminución progresiva de sus actividades diarias. Adicionalmente, se lo ha asociado a trastornos del sueño, depresión y ansiedad, tal como lo reportado por la paciente presentada 8. El dolor representa casi el 50% de los motivos de consulta en atención primaria de salud y cerca del 20% han experimentado dolor por más de 6 meses. Se recomienda que los médicos de Atención Primaria en Salud estén capacitados para identificar los pacientes con DN e iniciar de forma precoz el tratamiento farmacológico y no farmacológico. Además, estos profesionales deben seguir los criterios para derivar aquellos pacientes que ameriten manejo por un especialista en dolor 8,9. Es importante enfatizar que el diagnóstico y tratamiento precoz son indispensables para disminuir los procesos de sensibilización central, es decir la amplificación de las señales dolorosas dentro del Sistema Nervioso Central que produce hipersensibilidad generalizada al dolor tanto a estímulos nocivos como inocuos 10.
El diagnóstico del DNL puede ser difícil, debe sospecharse en cualquier paciente que haya sufrido una enfermedad con posible lesión del sistema somatosensorial y que presente alguno de los signos o síntomas del DN, en un área circunscrita del tamaño menor de una hoja tamaño A4 (3). El Grupo de Interés Especial en el Dolor Neuropático de la Asociación Internacional para el Estudio del Dolor propuso un flujograma para el manejo del DN 11, 12, basado en la historia clínica del paciente, la cual relaciona una lesión o enfermedad nerviosa significativa, con la localización del dolor desde el punto de vista neuroanatómico (Figura 3). Esto permite realizar la hipótesis de trabajo de posible DN. Luego las pruebas confirmatorias con algún signo sensorial positivo o negativo obtenido a través del examen neurológico en el territorio inervado por la estructura nerviosa dañada y extensión de la zona dolorosa indicarían un DN probable. Posteriormente éste se confirmaría con pruebas diagnósticas que determinen la lesión o la enfermedad causante de la etiología del DN. Se lo consideraría DNL si además la extensión de la zona dolorosa es consistente y circunscrita de máximo dolor en una zona de la extensión ya mencionada previamente 3,13.
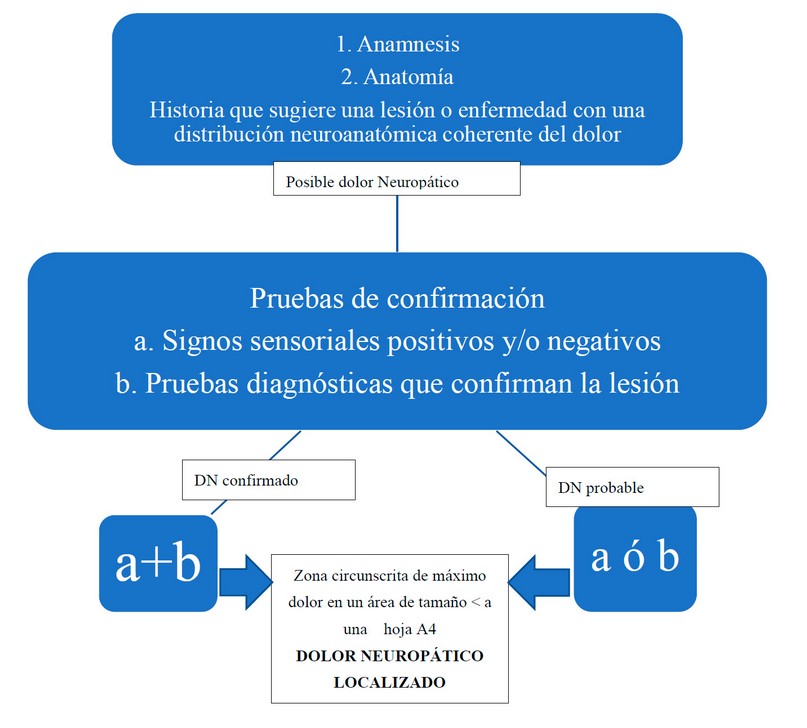
Figura 3. Flujograma de diagnóstico de Dolor Neuropático Localizado
Fuente: Adaptado de Treede et al. Neurology 2008 (7) y Mayoral et al. (2018)
Mick y colaboradores, construyeron una herramienta de detección rápida y de fácil implementación. Esta resulta muy útil en el ámbito de atención primaria en salud para el diagnóstico del DNL contribuyendo así al tratamiento oportuno de esta afección 3.
El manejo terapéutico de los adultos mayores con dolor es complejo y se ve afectado por los cambios farmacocinéticos y farmacodinámicos relacionados con el proceso del envejecimiento, la polifarmacia y la multimorbilidad 14,15. Además, es necesario la educación del paciente, familiares y cuidadores, resaltando la importancia del componente espiritual y el acompañamiento en estos pacientes para lograr una mejor adherencia 16 y resultados exitosos.
El tratamiento del HZ debe iniciarse dentro de las 72 horas posteriores al inicio del exantema, los antivirales como el aciclovir se recomienda en una dosis de 800 mg, 5 veces al día durante 7 a 10 días, con la finalidad de disminuir la duración de la diseminación viral, la formación de nuevas lesiones y la gravedad y duración del dolor 17. Los parches de lidocaína son una de las mejores opciones de tratamiento para el control del dolor de la NPH por su excelente tolerabilidad, absorción sistémica mínima y fácil uso18. Estos deben aplicarse en la zona de alodinia e hiperalgesia por un intervalo de 12 horas diarias, se recomienda hasta 3 parches diarios por un espacio de tiempo de al menos 30 días 17. Los parches actúan localmente ofreciendo grandes ventajas como disminución de efectos adversos sistémicos, interacciones farmacológicas, efectos en el sistema nervioso y sobredosis. Por consiguiente, mejoran la adherencia al tratamiento por la eficacia, tolerabilidad y seguridad 18. Pueden ser utilizados como monoterapia o dentro de un esquema multimodal.
Se han recomendado los anticonvulsivantes para el manejo del DN. Sin embargo, sólo los ligando alfa 2 delta, pregabalina y gabapentina se recomiendan como primera línea de tratamiento 19. Los fármacos antiepilépticos y los antidepresivos tricíclicos han demostrado su eficacia en varios tipos de DN, pero la tolerabilidad y los efectos adversos limitan su uso en la población anciana. Dentro de sus efectos secundarios se describen somnolencia, mareo, edema, visión borrosa y edema (9). Por tanto, en este grupo de pacientes se debe iniciar con la dosis más baja y mantener por el tiempo más corto posible. La carbamazepina solo está indicada en neuralgia del trigémino 20.
La adherencia a las pautas de medicación prescritas resulta difícil en la mayoría de los pacientes, y es especialmente problemática en los ancianos. Las alteraciones cognitivas pueden tener un impacto significativo en la capacidad de una persona para administrar los medicamentos de manera segura, aumentando el riesgo de incumplimiento involuntario y errores de medicación. La comorbilidad (muy común en este grupo poblacional), la polifarmacia y efectos colaterales propios de cada medicación puede predisponerlos a la falta de adherencia con un mal control de la enfermedad 16,21.
Se recomienda como primera línea de tratamiento para el DNL el uso de analgésicos por vía tópica porque son eficaces como monoterapia o terapia combinada con menor riesgo de interacciones y efectos secundarios22. ( Figura 4)
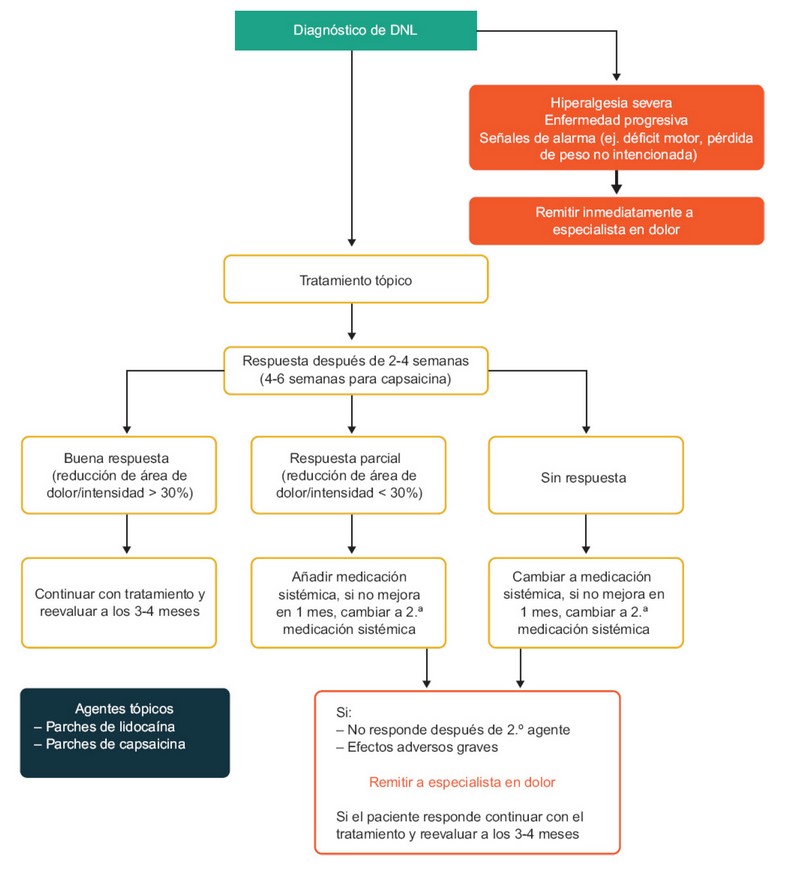
Figura 4. Algoritmo de tratamiento del Dolor Neuropático Localizado
Fuente: Traducido del original : Allegri M., Baron R., Hans G., Correa-Illanes G., Mayoral Rojals V., Mick G., Serpell M. A pharmacological treatment algorithm for localized neuropathic pain. Curr Med Res Opin, 32 (2016), pp. 377-384. DOI: 10.1185/03007995.2015.1129321(22)
Por medio de una detección oportuna del DNL se podrá ofrecer el mejor tratamiento al paciente, contribuyendo a mejorar la calidad de vida.
Es menester indicar que una de las principales limitaciones del presente reporte radica en que el paciente recibió atención médica en diferentes centros de salud, lo que dificultó la recolección de los registros hospitalarios y exámenes de laboratorio realizados.
Dentro de las fortalezas del presente reporte está la documentación de la respuesta y mejoría del paciente al recibir el esquema terapéutico planteado. Ya que la paciente fue evaluada cada 15 días los primeros 2 meses y luego una vez al mes. La valoración se realizaba a través de una escala verbal numérica de 0 (ausencia del síntoma) a 10 (peor síntoma inimaginable). Las variables analizadas fueron intensidad de alodinia, hiperalgesia, prurito, dolor espontáneo o paroxístico, dificultad para dormir, ansiedad y sensación de bienestar. Por tanto, resulta evidente la relevancia de la detección oportuna del DNL para ofrecer el mejor tratamiento al paciente, contribuyendo así a mejorar la calidad de vida y a una positiva adherencia terapéutica.
CONCLUSIONES
El DNL es una entidad que todavía impone un desafío diagnóstico para algunos profesionales del sector de atención primaria. El presente reporte recalca la importancia de un diagnóstico precoz para poder dar un tratamiento adecuado con el objetivo de obtener resultados satisfactorios en este grupo de pacientes de riesgo. Dentro del esquema terapéutico para el manejo del DNL por una NPH se incluye los parches de lidocaína al 5% como monoterapia o terapia combinada con otros fármacos como los gabapentinoides entre otros, a dosis bajas.
Declaración de Autoría: Los autores contribuyeron en igual proporción en la elaboración del manuscrito. Ambos autores revisaron el manuscrito, acuerdan ser plenamente responsables de garantizar la integridad y precisión del trabajo, y leyeron y aprobaron el manuscrito final.
Financiamiento: El presente estudio no tuvo financiación.
Declaración de Consentimiento Informado: El paciente proporcionó el consentimiento informado para la publicación del presente caso incluyendo las imágenes insertadas en el mismo.
Conflicto de intereses: El autor /los autores declaran /n no tener conflicto de intereses
REFERENCIAS
1. Colloca L, Ludman T, Bouhassira D, Baron R, Dickenson AH, Yarnitsky D, et al. Neuropathic pain. Nat Rev Dis Primers. 2017;3:17002.
2. Pickering G, Martin E, Tiberghien F, Delorme C, Mick G. Localized neuropathic pain: an expert consensus on local treatments. Drug Des Devel Ther. 2017;11:2709-18.
3. Mick G, Baron R, Correa-Illanes G, Hans G, Mayoral V, Frías X, et al. Is an easy and reliable diagnosis of localized neuropathic pain (LNP) possible in general practice? Development of a screening tool based on IASP criteria. Curr Med Res Opin. 2014;30(7):1357-66.
4. Lara-Solares A, Mayoral-Rojals V, Guillén-Núñez MDR, Villafaña-Tello JJS, Cantú-Brito C, Genis-Rondero M, et al. Consenso multidisciplinario de diagnóstico y tratamiento del dolor neuropático periférico y localizado en México. Gac Med Mex. 2019;155(4):428-35.
5. Koshy E, Mengting L, Kumar H, Jianbo W. Epidemiology, treatment and prevention of herpes zoster: A comprehensive review. Indian J Dermatol Venereol Leprol. 2018;84(3):251-62.
6. Mallick-Searle T, Snodgrass B, Brant JM. Postherpetic neuralgia: epidemiology, pathophysiology, and pain management pharmacology. J Multidiscip Healthc. 2016;9:447-54.
7. Saguil A, Kane S, Mercado M, Lauters R. Herpes Zoster and Postherpetic Neuralgia: Prevention and Management. Am Fam Physician. 2017;96(10):656-63.
8. Correa-Illanes G. Dolor neuropático, clasificación y estrategias de manejo para médicos generales. Rev Méd Clín Condes. 2014;25(2):189-99.
9. McCarberg B, D'Arcy Y, Parsons B, Sadosky A, Thorpe A, Behar R. Neuropathic pain: a narrative review of etiology, assessment, diagnosis, and treatment for primary care providers. Curr Med Res Opin. 2017 Aug;33(8):1361-1369. doi: 10.1080/03007995.2017.1321532. Epub 2017 5 June. PMID: 28422517.
10. Vazquez X, Navarro-Siguero A. Identificación de la Sensibilización Central,2018 Ed.SANED, Madrid. ISBN: 978-84-17572-17-4
11. Treede RD, Jensen TS, Campbell JN, Cruccu G, Dostrovsky JO, Griffin JW, Hansson P, Hughes R, Nurmikko T, Serra J. Neuropathic pain: redefinition and a grading system for clinical and research purposes. Neurology. 2008 Apr 29;70(18):1630-5. doi: 10.1212/01.wnl.0000282763.29778.59. Epub 2007 14 November. PMID: 18003941.
12. Jensen TS, Baron R, Haanpää M, Kalso E, Loeser JD, Rice ASC, Treede RD. A new definition of neuropathic pain. Pain. 2011 Oct;152(10):2204-2205. doi: 10.1016/j.pain.2011.06.017. Epub 2011 18 July. PMID: 21764514.
13. Mayoral V, Pérez-Hernández C, Muro I, Leal A, Villoria J, Esquivias A. Diagnostic accuracy of an identification tool for localized neuropathic pain based on the IASP criteria. Curr Med Res Opin. 2018 Aug;34(8):1465-1473. Doi:10.1080/03007995.2018.1465905. Epub 2018 27 April. PMID: 29661030
14. Paladini A, Fusco M, Coaccioli S, Skaper SD, Varrassi G. Chronic Pain in the Elderly: The Case for New Therapeutic Strategies. Pain Physician. 2015 Sep-Oct;18(5):E863-76. PMID: 26431140.
15. Schneider J, Algharably EAE, Budnick A, Wenzel A, Dräger D, Kreutz R. High Prevalence of Multimorbidity and Polypharmacy in Elderly Patients With Chronic Pain Receiving Home Care are Associated With Multiple Medication-Related Problems. Front Pharmacol. 2021 Jun 8;12:686990. doi: 10.3389/fphar.2021.686990. PMID: 34168565; PMCID: PMC8217758.
16. Smith D, Lovell J, Weller C, Kennedy B, Winbolt M, Young C, Ibrahim J. A systematic review of medication non-adherence in persons with dementia or cognitive impairment. PLoS One. 2017 Feb 6;12(2):e0170651. doi: 10.1371/journal.pone.0170651. PMID: 28166234; PMCID: PMC5293218.
17. John AR, Canaday DH. Herpes Zoster in the Older Adult. Infect Dis Clin North Am. 2017 Dec;31(4):811-826. doi: 10.1016/j.idc.2017.07.016. PMID: 29079160; PMCID: PMC5724974.
18. Baron R, Allegri M, Correa-Illanes G, Hans G, Serpell M, Mick G, Mayoral V. The 5% Lidocaine-Medicated Plaster: Its Inclusion in International Treatment Guidelines for Treating Localized Neuropathic Pain, and Clinical Evidence Supporting its Use. Pain Ther. 2016 Dec;5(2):149-169. doi: 10.1007/s40122-016-0060-3. Epub 2016 7 November. PMID: 27822619; PMCID: PMC5130910.
19. Moisset X, Bouhassira D, Avez Couturier J, Alchaar H, Conradi S, Delmotte MH, et al. Pharmacological and non-pharmacological treatments for neuropathic pain: Systematic review and French recommendations. Rev Neurol(Paris).2020 May;176(5):325-352. doi:10.1016/j.neurol.2020.01.361. Epub 2020 Apr7. PMID:32276788
20. Feller L, Khammissa RAG, Fourie J, Bouckaert M, Lemmer J. Postherpetic Neuralgia and Trigeminal Neuralgia. Pain Res Treat. 2017;2017:1681765. doi: 10.1155/2017/1681765. Epub 2017 5 December. PMID: 29359044; PMCID: PMC5735631.
21. Elliott RA, Goeman D, Beanland C, Koch S. Ability of older people with dementia or cognitive impairment to manage medicine regimens: a narrative review. Curr Clin Pharmacol. 2015;10(3):213-21. doi: 10.2174/1574884710666150812141525. PMID: 26265487; PMCID: PMC5396255.
22. Allegri M., Baron R., Hans G., Correa-Illanes G., Mayoral Rojals V., Mick G., Serpell M. A pharmacological treatment algorithm for localized neuropathic pain. Curr Med Res Opin. 2016; 32: 377-384. DOI: 10.1185/03007995.2015.1129321
Received: 28 September 2023/ Accepted: 15 November 2023 / Published:15 December 2023
Citation: Bonilla-Sierra Patricia , Sánchez Mohamed. Dolor neuropático localizado: A propósito de un caso de neuralgia posherpética. Revis Bionatura 2023;8 (4) 4. http://dx.doi.org/10.21931/RB/2023.08.03.17
